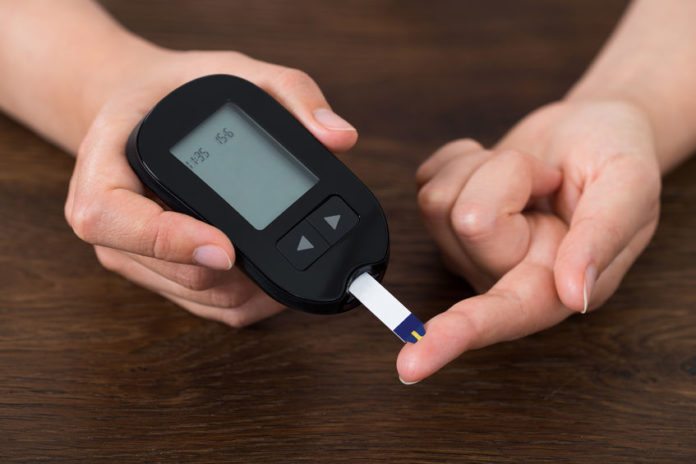
Pour contrôler le diabète on peut s’appuyer sur des centres d’analyses ou des pharmacies mais il est aussi possible d’auto-contrôler la quantité de sucre dans le sang grâce à divers appareils de mesure.
Ils l’appellent le « tueur silencieux » précisément parce que les symptômes du diabète se confondent facilement avec d’autres pathologies ou, en tout cas, ils ne sont pas uniques dans leur sens car ils peuvent dépendre de différentes causes. Par exemple, une perte de poids soudaine peut également se produire en conjonction avec un régime ou être considérée comme le début des effets bénéfiques d’une activité physique récemment commencée. Ainsi que la fatigue : elle pourrait bien être considérée comme normale à une période particulière de notre vie. Mais, une fois démasqué, le tueur peut être incarcéré pour ne pas nuire ou, au moins, réduire ses effets criminels : cela passe par la bonne thérapie, qui doit toujours être adaptée à la vie et aux besoins du patient, et le suivi de ses résultats. Traditionnellement, le diabète est mesuré avec des appareils que, de manière générique, on peut définir glucomètres capillaires c’est-à-dire qu’ils sont utilisés pour effectuer un petit échantillon capillaire de sang (des doigts) pour la mesure de la glycémie. Mais plus on avance dans le temps, plus la recherche scientifique avance si bien qu’aujourd’hui, il existe d’autres outils valables pour mesurer le taux de sucre dans le sang, plus précis et plus rapides dans leur fonction, capables d’améliorer énormément la mesure de glycémie, sa gestion et, par conséquent, l’utilisation de l’insuline. Non seulement cela : les nouveaux modèles, tels que les récents patchs avec microcapteurs, sont particulièrement utiles pour les patients d’âge scolaire ou pédiatrique ainsi que pour la mesure de nuit. Voyons donc comment le diabète est mesuré et aussi quand mesurer la glycémie.
Systèmes de mesure du diabète
En attendant, nous comprenons pourquoi il est important mesurer la glycémie. Tout d’abord, parce que c’est le seul moyen de suivre l’évolution de la glycémie et de comprendre comment la nutrition, l’activité physique, les médicaments et le mode de vie affectent la glycémie. Grâce à la mesure de la glycémie, il est possible de prendre des décisions importantes telles que : le besoin (ou non) de manger avant une activité physique ; de continuer à utiliser la dose d’insuline déjà prévue ou de la modifier et ainsi de suite. Par conséquent, il est évident que la mesure est une opération très importante dans la vie du patient diabétique, quel que soit le type dont il souffre. En effet, la bonne gestion du diabète repose précisément sur le meilleur équilibre entre alimentation, mode de vie, activité physique et médecine, équilibre qui ne peut être recherché qu’à partir des effets que chacun de ces éléments provoque sur l’organisme individuel. Mais voyons quelles sont les techniques de mesure.
Maintenant, si l’on ne considère pas les méthodes « typiques » de surveillance dans les pharmacies ou les laboratoires d’analyses, qui impliquent de toute façon une perte de temps et d’énergie pour se rendre sur le site, le système traditionnel, et certainement le plus utilisé, est lela maîtrise de soi à la maison ou alors autosurveillance à domicile de glycémie à l’aide du glucomètre qui permet au patient de garantir un traitement personnalisé du diabète.
Le glucomètre au bout du doigt
Le glucomètre original et le plus répandu est celui qui prélève l’échantillon de sang de la circulation capillaire (c’est pourquoi on parle de prélèvement capillaire ou de glycémie capillaire) en faisant un tout petit trou pratiqué sur le bout des doigts des mains avec un pique-doigt, qui ce n’est rien de plus qu’un petit instrument qui avec une aiguille frappe la pièce pour créer la micro-plaie à partir de laquelle libérer la goutte de sang à analyser.
Pour effectuer l’autosurveillance, vous avez généralement besoin d’un pique-doigt, de lancettes (qui servent à « percer » le doigt), de bandelettes réactives et d’un appareil de mesure. Le mode opératoire est simple : il faut préparer la lancette stérile en l’insérant précisément dans l’autopiqueur, ainsi que la bandelette à analyser en prenant soin de garder la partie réactive absorbante vers l’extérieur. Il faut se laver les mains et, en portant des gants non stériles, désinfecter la zone à piquer en la massant, comme déjà dit, avec le bout du doigt de la main, en laissant sécher le désinfectant. En étirant la lancette, l’autopiqueur est inséré rapidement et perpendiculairement sur la peau afin d’ouvrir le petit trou d’où sortira le sang. Normalement la première goutte est séchée à l’aide d’une petite gaze et on privilégie la seconde goutte plus « pure » de sang capillaire, qui sera absorbée par l’écouvillon (la partie absorbante réactive) qui sera ensuite soumis à une analyse du dispositif pour évaluer la valeur glycémique qui apparaîtra au bout de quelques secondes et qui sera épinglée dans le journal de glycémie. Dans ce journal, en effet, toutes les mesures seront enregistrées, même celles prises avant les repas (qui sont les données les plus oubliées des patients). Certains médecins recommandent de ne pas « appuyer » sur le trou, après avoir séché la première goutte de sang, pour libérer la seconde, car cette technique risque de casser les globules rouges du sang, altérant le résultat. Par conséquent, afin de libérer la goutte de sang à analyser, il est recommandé de serrer la main en un poing 5 ou 6 fois avant de piquer avec la lancette du poing-doigt : une technique qui permettra la libération spontanée de plusieurs gouttes du trou qui sera pratiqué.
Le patch avec le capteur transcutané
Mais il existe des techniques de contrôle continu avec capteurs transcutanés, c’est-à-dire sous la peau, qui se répandent chez les sujets traités à l’insuline où c’est directement le capteur qui va enregistrer la glycémie. Le premier élément positif d’une surveillance continue est que le patient aura à sa disposition (et à celle de son médecin) non pas des données individuelles mais une véritable image générale de la glycémie, y compris l’hypoglycémie et l’hyperglycémie.
Plus précisément, ce sont des appareils qui ne piquent pas le doigt et, par conséquent, n’ont pas besoin de faire de petites plaies cutanées continues afin d’extraire le sang capillaire et de surveiller le niveau de sucre dans celui-ci. L’appareil dont nous parlons est certainement de haute technologie, conçu pour mesurer la glycémie avec plus de rapidité, de simplicité et de précision. Il s’agit d’un capteur circulaire, de la taille d’une pièce de deux euros, qui est collé à la surface de l’avant-bras où il peut être conservé, selon le modèle, pendant environ 15 jours à 3 mois.
De plus, dès la première heure suivant son application, le système en question (grâce au capteur) est en mesure d’offrir au patient des informations sur le niveau glycémique. Le résultat est visible en quelques instants en passant simplement votre smartphone ou appareil sur le capteur. Grâce à la possibilité d’utiliser le smartphone, les données peuvent également être envoyées à votre médecin, ce qui a une valeur ajoutée si vous pensez aux plus petits, qui pourraient aussi les envoyer de l’école à leurs parents, ou aux personnes âgées, qui pourrait envoyer les résultats au soignant ou aux enfants ou au médecin lui-même (précisément). De plus, il faut considérer que si avec les compteurs traditionnels la personne pouvait s’auto-contrôler la glycémie 3 ou 4 fois par jour (ceci, disions-nous, qui représente en général la fréquence d’auto-surveillance), avec un tel instrument plus récent il est possible d’atteindre même plus de 6 autosurveillances quotidiennes. Concrètement : au lieu d’avoir des « photographies uniques » de son propre niveau glycémique, le patient disposera d’une sorte de « vidéo », capable de cristalliser l’évolution de la glycémie tout au long de la journée. Ce type de commodité dans la mesure permet une meilleure gestion du diabète, plus rapide, plus facile et surtout plus précise, même dans l’utilisation de l’insuline. Autre circonstance favorable, ce dispositif peut également être utilisé pour des patients pédiatriques et toute sa validité est également démontrée par la simplicité des mesures de nuit ou pendant les heures de classe, ne nécessitant essentiellement aucune activité du patient autre que de continuer à tenir le capteur sous la peau. Son utilité se manifeste également auprès des sportifs qui, par exemple, peuvent se concentrer sur les compétitions sans avoir à se soucier de devoir s’arrêter pour faire un suivi individuel. Donc, pas de préparation à chaque mesure ni de nouveaux trous à percer. Autre bonne nouvelle, ce type d’appareil a été rendu prêtable dans certaines régions et, dans certains cas, même distribué gratuitement.
Le bracelet qui analyse la sueur
Pour mémoire, est également évoqué cet appareil qui n’est rien de plus qu’un bracelet constitué d’un capteur qui se porte au poignet, adhérant à la peau, qui permet aussi un suivi en continu du diabète et est utile pour le diagnostic du pré-diabète. . Concrètement : l’appareil analyse la sueur à l’aide de microprocesseurs et de capteurs qui stimulent sa sécrétion puis, par la suite, examine les « molécules d’espionnage » qui –en cas de diabète – sont ceux du glucose. Les résultats sont ensuite capturés à l’aide d’un smartphone.
Lors de la mesure du diabète
Sauf prescription contraire d’un médecin, la glycémie doit généralement être mesurée de 1 à 4 fois par jour et à des horaires qui varient en fonction de divers facteurs tels que les causes du diabète prises en considération ou en relation avec les objectifs glycémiques que le patient a. d’accord avec leur médecin. Le plus important, cependant, est de toujours noter les résultats du suivi dans un journal, …